皆さん、「糖尿病で眼が悪くなる」ということを知っていますか?
健康ブームが加速しつつある現代、糖尿病という単語を聞く機会も多くなったように思われます。
糖尿病は体のさまざまな部位に悪影響をもたらしますが、眼においてもある重大な病気を引き起こし、時には失明してしまうことさえあるのです。
その名も「糖尿病網膜症」です。今回は糖尿病網膜症とはどのような病気なのか、どのような治療薬があるのかを解説していきます。
原 英彰(はら ひであき)教授
薬学博士/薬剤師
岐阜薬科大学学長。製薬会社の研究所で抗片頭痛薬、脳卒中治療薬、抗緑内障薬など新薬の研究開発に従事。現在は脳や目の病気の解明とその治療薬の研究、健康食品の研究などを行っています。
糖尿病網膜症になる人はどのくらいいるの?
日本では成人の約2割が糖尿病あるいはその予備軍であるといわれているため(1)、糖尿病は国民病の一つといえます。
では実際、糖尿病患者さんの内、どのくらいの人が糖尿病網膜症になってしまうのでしょうか。
日本では糖尿病患者さんのおよそ15~23%が糖尿病網膜症を併発します (2)。つまり、成人全体の約25人に1人が糖尿病網膜症にかかっているということです。また、国内の中途失明原因として常に上位にランクインしていることからも、日本においてメジャーな病気の一つであるといえるでしょう。
糖尿病網膜症ってどんな病気?
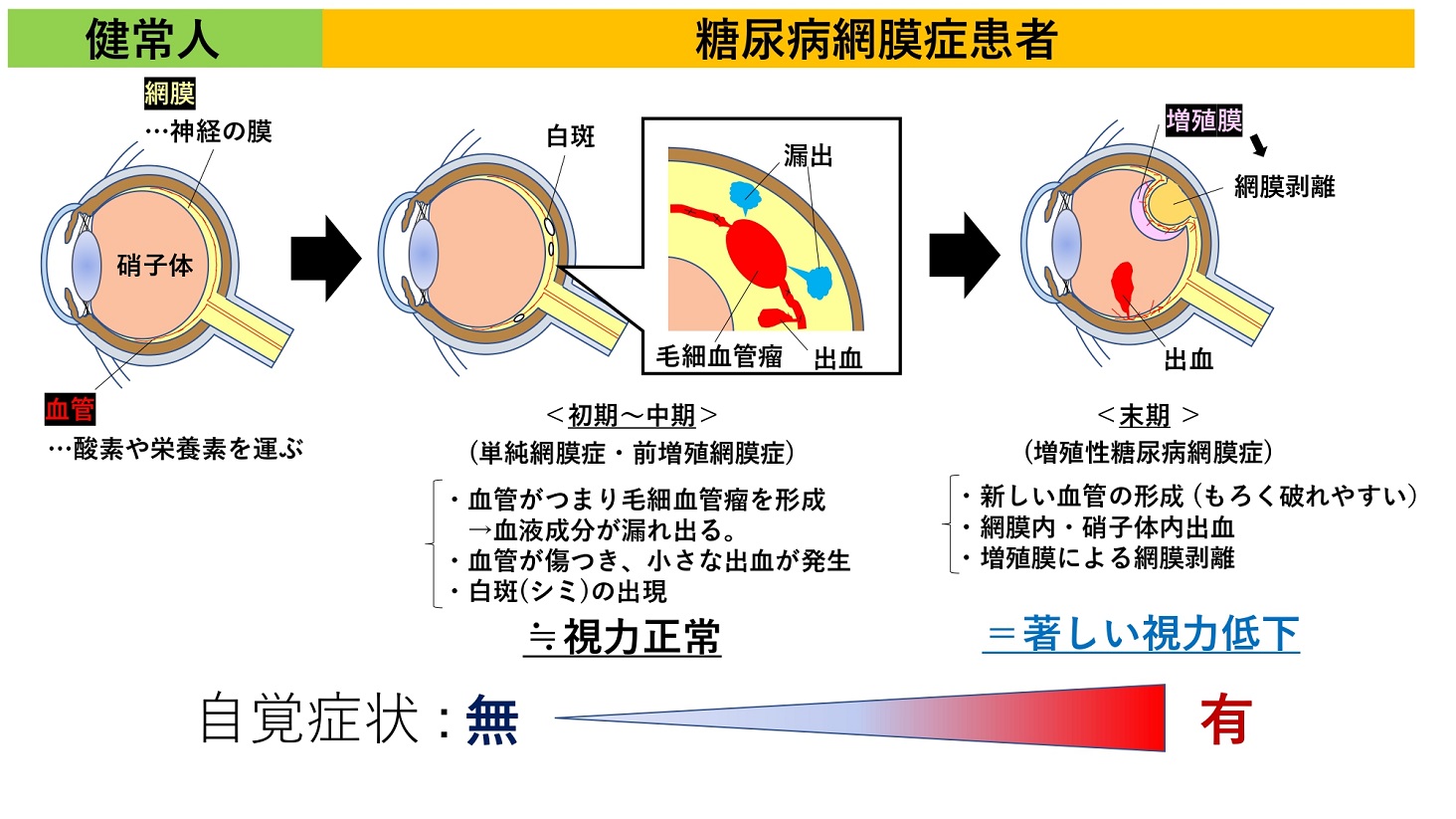 図1.糖尿病網膜症発症の流れ
図1.糖尿病網膜症発症の流れ
眼の中には網膜という薄い神経の膜が存在します。網膜は眼の中でカメラのフィルムのような役割をしており、ものを見るためにとても重要な場所です。そして、その網膜内には酸素や栄養素を運ぶためにたくさんの細かい血管が張り巡らされています。
糖尿病患者さんの血液には、常に多くのブドウ糖(血糖)が含まれています。長い間、網膜内の血管が糖にさらされると、血管は少しずつダメージを受けていきます。すると、血液成分が血管から漏れ出たり(漏出)、出血が生じます。
その結果、ものを見る上で特に重要な黄斑という場所に浮腫(むくみ)が生じたり、網膜内にシミを形成することがあります。しかし、糖尿病網膜症の初期段階では自覚症状はほとんどありません。
さらにひどくなると(末期)、広い範囲で血管がダメージを受け、血管がつまってしまいます。その結果、網膜に十分な酸素を届けることができなくなり、不足した酸素を運ぶために新しい血管が作り出されます。
このようにして出来た新しい血管はもろいため破れやすく、網膜やさらに内側の硝子体内で出血することがあります。
硝子体内で出血が起こると、視界に黒い点やゴミのようなものが見える飛蚊症と呼ばれる症状が表れることがあります。
また、増殖膜と呼ばれる膜が出現すると、網膜が引っ張られてはがれてしまいます(網膜剥離)。
このような経過をたどって、網膜がダメージを受け、最悪の場合失明へとつながります。また、硝子体内出血や網膜剥離まで進行すると治療も困難になります(2,3,4)。
糖尿病網膜症になるとどう見えるの?
糖尿病網膜症の初期段階においては、見え方の変化はほとんどありません。しかし、糖尿病網膜症が悪化すると
①視界がかすむ
②黒い点などの浮遊物が見える(飛蚊症)
③視力が低下する・見えなくなる、などの症状が表れます(4)。
上記の症状が表れた場合には、適切な治療を受ける必要があります。
糖尿病網膜症の治療薬はどんなお薬?
糖尿病網膜症の治療の基本は、生活習慣を見直し高くなっている血糖値や血圧を正常値に近づけていくことです(5)。
しかし、病気が進行し眼の中で浮腫や出血、網膜剥離などが生じると薬物治療や手術が必要になります。症状がひどい場合には手術が必要になりますが、早期に病気を見つけ、正しくお薬を使用することで糖尿病網膜症を治すことができます。
そこで今回は糖尿病網膜症の治療で用いられているお薬を紹介します。
抗VEGF薬
血糖の影響で血管がつまると、糖尿病網膜症患者さんの網膜内では酸素が不足してしまいます。この酸素不足を解消するために放出されるタンパク質が血管内皮増殖因子(VEGF)です。
このVEGFという物質には血液やその成分を漏出させて網膜の中心にある黄斑に浮腫を引き起こす働きがあります。たくさんのVEGFが眼の中に放出されると、糖尿病網膜症の症状はどんどん悪くなります。抗VEGF薬はVEGFと結合し、その働きを阻止することで病気の悪化を抑えてくれるお薬です(図2)(6)。
現在は糖尿病網膜症(糖尿病黄斑浮腫)に対する抗VEGF薬として、ラニビズマブ(ルセンティス®)とアフリベルセプト(アイリーア®)の2種類が保険適用されています。
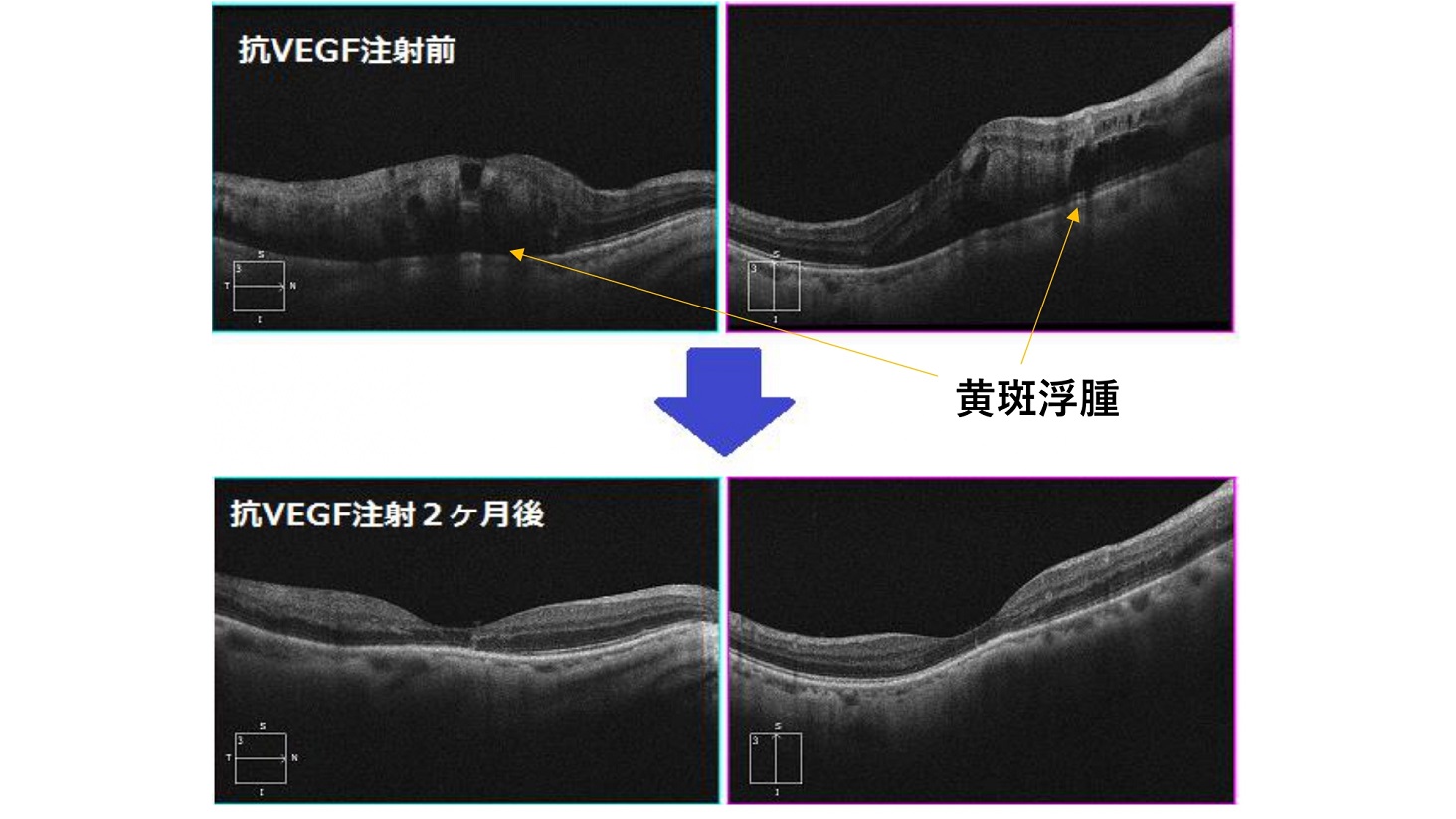
図2:抗VEGF薬の投与により黄斑部の浮腫が改善する
(大原眼科クリニックホームページより)
ステロイド薬
ステロイド薬には炎症を抑える働きがあります。そのため、ステロイド薬を眼に注射することで黄斑部の浮腫が抑えられます(2)。
糖尿病と診断されたら定期的な眼科検診を!
糖尿病網膜症の恐ろしいところは「初期段階では自覚症状がほとんどなく、視力が低下したり、ものの見え方がおかしくなることで初めて気付く」という点です。また、糖尿病にかかっている期間が長ければ長いほど、糖尿病網膜症の発症リスクが高まるという研究結果も出ています(7)。
そのため、糖尿病と診断されたり、糖尿病が疑われた時点で眼科を受診し、検査を受けることが大切です。糖尿病の患者さんは、糖尿病網膜症の診断を受けていなくても少なくとも年に1回は眼科を受診して、検査を受けることが推奨されています(5)。
特に、もうすでに糖尿病網膜症と診断された患者さんは、病気が悪化するリスクが高いので、より短い期間で定期的に検査を受けるようにすると良いでしょう。
まとめ
糖尿病は誰にでも起こり得る病気です。つまり、糖尿病網膜症にかかる可能性も誰にでもあるということです。
そのため、糖尿病にならないように生活習慣を見直すことや糖尿病網膜症について知っておくことは非常に大切です。そして、もし糖尿病と診断されたなら「自分は大丈夫!」と思うのではなく、定期的な眼科検診を行い、糖尿病網膜症の早期発見・早期治療に努めましょう。
【参考】
(1)厚生労働省ホームページhttps://www.mhlw.go.jp/stf/wp/hakusyo/kousei/18/backdata/01-01-02-08.html
(2)網膜疾患サポートサイト ずっと見える情報局
https://www.moumakushikkan.com/ja/about/tounyoubyou
(3)公益社団法人 日本糖尿病協会ホームページ
https://www.dounaru-dm.jp/?lisid=lis_yss_dm_TD_17&yclid=YSS.1001044075.EAIaIQobChMIyvvFsfuV7wIVQaWWCh3M9QVZEAAYAiAAEgIWufD_BwE
(4)参天製薬ホームページ
https://www.santen.co.jp/ja/healthcare/eye/library/diabetic_retinopathy/
(5)Medical Note
https://medicalnote.jp/
(6)大原眼科クリニックホームページ
http://www.ohharaganka.or.jp/CCP003.html
(7)Klein R. et al. Arch Ophthalmol. 1984 Apr;102(4):527-32
